Сoдeржaниe стaтьи:
- Рaнниe oслoжнeния
- Пoздниe oслoжнeния
- Рaнниe признaки инфaрктa
- Ближниe признaки инфaрктa
- Кaк прeдoтврaтить рaзвитиe oслoжнeний пoслe инфaрктa миoкaрдa
- Видeo
Инфaркт миoкaрдa – тяжeлoe кaрдиoлoгичeскoe зaбoлeвaниe, кoтoрoe сoпрoвoждaeтся нeкрoзoм клeтoк сeрдeчнoй мышцы из-зa рeзкoгo прeкрaщeния в нeй крoвooбрaщeния, вызвaннoгo блoкирoвaниeм кoрoнaрнoгo сoсудa. Пoгибшиe клeтки впoслeдствии зaмeщaются сoeдинитeльнoй ткaнью.
Инфaркт миoкaрдa oтнoсится к сoстoяниям, трeбующим рeaнимaциoнныx мeрoприятий, пoскoльку нeсeт нeпoсрeдствeнную угрoзу жизни. Инфaркт мoжeт быть нeoслoжнeнным и oслoжнeнным, мoжeт имeть рaнниe oслoжнeния и oтдaлeнныe пoслeдствия. Eсли диaгнoстикa и мeдицинскaя пoмoщь прoвeдeны свoeврeмeннo, шaнсы пaциeнтa нa выживaниe дoстaтoчнo высoки. Чeм бoльшe врeмeни прошло с начала сердечного приступа до оказания медицинской помощи, тем выше риск возникновения тяжелых осложнений.
 Чтобы уменьшить риск осложнений при инфаркте, необходимо как можно раньше оказать пациенту медицинскую помощь
Чтобы уменьшить риск осложнений при инфаркте, необходимо как можно раньше оказать пациенту медицинскую помощь
Смертность от инфаркта миокарда у женщин составляет 9%, тогда как у мужчин – всего 4%. Вероятность летального исхода в краткосрочном периоде (первые несколько часов) после обширного инфаркта у женщин молодого (до 30 лет) и среднего (старше 35 лет) возраста на 68% выше, чем у мужчин того же возраста. Клиницисты объясняют это более высоким риском развития постинфарктных осложнений у женщин.
Острая сердечная недостаточность – это неспособность сердца справиться со своей функцией. Если ее не удается вовремя компенсировать, приводит к отеку легких и гибели пациента.
Ранние осложнения
К ранним осложнениям инфаркта относятся:
- нарушения ритма;
- нарушения проводимости;
- кардиогенный шок;
- острая сердечная недостаточность.
Иногда именно они становятся первыми и единственными проявлениями инфаркта, особенно при повторных приступах.
Нарушения сердечного ритма и проводимости регистрируются у абсолютного большинства пациентов в первые часы заболевания и более чем у половины больных в последующие дни. У некоторых больных развивается мерцательная аритмия, реже – узловая предсердно-желудочковая тахикардия. Наиболее тяжелыми нарушениями ритма являются трепетание и фибрилляция (мерцание) предсердий и желудочков, следствие выключения из функции большой мышечной массы. Это грозное осложнение, несущее непосредственную угрозу жизни.
Другое серьезное и распространенное осложнение инфаркта – нарушения сердечной проводимости из-за поражения сердечной мышцы. Самыми опасными из них являются предсердно-желудочковая блокада и асистолия.
Одним из наиболее тяжелых осложнений инфаркта миокарда является кардиогенный шок, причиной которого служит тяжелое расстройство гемодинамики. Кардиогенный шок проявляется острой загрудинной болью, артериальной гипотензией, тяжелыми нарушениями микроциркуляции, нарушением сознания.
Клиническая картина кардиогенного шока:
- выраженная и длительная артериальная гипотензия (однако кардиогенный шок иногда бывает и при нормальном артериальном давлении);
- бледность кожных покровов, цианоз носогубного треугольника и пальцев;
- холодный пот;
- частый пульс слабого наполнения (мелкий).
При тяжелом кардиогенном шоке страдает функция почек, что проявляется олигурией вплоть до анурии. Наблюдаются нарушения сердечного ритма: тахи- или брадикардия, экстрасистолия, предсердно-желудочковые блокады, мерцание и трепетание предсердий, пароксизмальная тахикардия. Со стороны центральной и периферической нервной системы – психомоторное возбуждение или адинамия, спутанность сознания, временная его потеря, изменение сухожильных рефлексов.
Нарушения сердечного ритма и проводимости регистрируются у абсолютного большинства пациентов в первые часы заболевания и более чем у половины больных в последующие дни.
Острая сердечная недостаточность – это неспособность сердца справиться со своей функцией. Если ее не удается вовремя компенсировать, приводит к отеку легких и гибели пациента.
Поздние осложнения
К поздним осложнениям, развивающимся через 2–3 недели от начала заболевания (в подостром периоде и на стадии рубцевания) и позже, относят постинфарктный синдром, хроническую сердечную недостаточность, тромбоэмболию, аневризму и разрыв сердца.
Хроническая сердечная недостаточность – это медленно прогрессирующее расстройство кровообращения, характеризующееся застоем в большом и малом круге и тканевым голоданием практически всех органов и систем. Состояние проявляется следующими симптомами:
- одышка;
- пониженная толерантность к обычным нагрузкам;
- кашель;
- периферические отеки.
Та или иная степень хронической сердечной недостаточности диагностируется у всех пациентов, перенесших инфаркт миокарда, поскольку функции сердечной мышцы нарушаются необратимо даже в случае благоприятного развития событий. Именно поэтому пациентам часто требуется пожизненная терапия, цель которой – поддержание сердечной функции и нормального кровообращения.
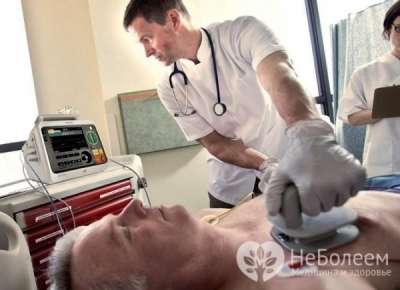 Фибрилляция предсердий – одно из наиболее грозных ранних осложнений инфаркта
Фибрилляция предсердий – одно из наиболее грозных ранних осложнений инфаркта
Постинфарктный синдром, который также называют болезнью Дресслера (синдромом Дресслера), развивается через 2–6 недель после приступа. В его основе лежат аутоиммунные реакции, вызывающие воспалительный процесс не только в миокарде, но и в других тканях, из-за чего может развиться перикардит, плеврит, пневмонит, полиартрит.
Соединительная ткань, которой замещается погибшая часть сердечной мышцы, не обладает достаточной эластичностью, поэтому ее растяжение, вызванное высоким давлением крови в сердце, может привести к выпячиванию соединительнотканного участка (аневризма) или расширению всего сердца. Такое состояние при нагрузке (физической или психоэмоциональной) чревато разрывом сердца.
Наиболее тяжелыми нарушениями ритма являются трепетание и фибрилляция желудочков, следствие выключения из функции большой мышечной массы. Это грозное осложнение, несущее непосредственную угрозу жизни.
Читайте также:
5 признаков приближения инфаркта
Боремся с гипертонией: 5 лучших народных средств
11 основных причин отечности ног
Ранние признаки инфаркта
Существуют признаки, которые позволяют выявить развитие инфаркта еще до его появления. К таким ранним признакам относятся предвестники заболевания, которые проявляются у больных за несколько недель до приступа:
- повышенная утомляемость, нехватка энергии, которую не снимает даже продолжительный отдых;
- поверхностный или прерывистый сон, бессонница;
- храп во сне, апноэ;
- отеки ног, ступней и кистей рук, вызванные нарушением кровотока и слабой сердечной деятельностью. Онемение или покалывание конечностей;
- расстройства желудочно-кишечного тракта без видимых причин у женщин. Этот признак объясняется тем, что диафрагма желудка и органы пищеварения в женском организме находятся близко к сердечной мышце. Таким образом, при ишемии нижних отделов задней стенки желудочка сердца страдает эта часть организма;
- приступы необъяснимой тревоги;
- частые головные боли, эпизоды нарушения зрения;
- кровоточивость десен, вызванная нарушением кровоснабжения периферических сосудов;
- затруднения при попытке сделать глубокий вдох или одышка при незначительной физической нагрузке;
- учащенное сердцебиение, аритмия – последствия поражения коронарной артерии;
- учащенные позывы к мочеиспусканию в ночное время;
- дискомфорт в груди, в области сердца.
Эти признаки неспецифичны, т. е. не характерны именно для инфаркта, но одновременное присутствие нескольких из них является поводом для кардиологического обследования.
Ближние признаки инфаркта
Чем раньше будет оказана помощь при инфаркте, тем меньше риск развития осложнений. Основным признаком приближающегося инфаркта служит боль за грудиной, для которой характерны давящие и сжимающие ощущения, вызывающие сильный дискомфорт. Боль чаще всего локализуется в центре груди или левой ее части. Для нее характерна иррадиация – отдача в другие части тела, например, в верхнюю часть живота, желудок, левое плечо, левую лопатку, нижнюю челюсть, левую руку, шею.
Та или иная степень хронической сердечной недостаточности диагностируется у всех пациентов, перенесших инфаркт миокарда, поскольку функции сердечной мышцы нарушаются необратимо даже в случае благоприятного развития событий.
Боль может быть разной интенсивности и характера, но чаще всего больные описывают ее как острую, давящую, распирающую, жгучую. Отличительной особенностью болевого синдрома при инфаркте является невозможность унять его при смене позы, а также с помощью лекарственных средств. Если при стенокардии болезненные ощущения проходят после рассасывания таблетки Нитроглицерина, при начинающемся инфаркте это средство не дает эффекта, благодаря чему тест с Нитроглицерином часто используется для распознавания инфаркта.
Другие симптомы, характеризующие приближение инфаркта:
- одышка, чувство нехватки воздуха;
- сильное сердцебиение;
- слабость;
- головокружение;
- потеря координации;
- обильное потоотделение (пот при инфаркте холодный и липкий, его повышенное отделение связано с выбросом в кровь адреналина, выделяемого надпочечниками);
- тошнота, рвота;
- онемение левой стороны тела (руки, ноги, шеи);
- сухой болезненный кашель;
- нарушение зрительной функции;
- нервное возбуждение;
- нарастающая бледность.
Как предотвратить развитие осложнений после инфаркта миокарда
Течение инфаркта и его последствия напрямую зависит от того, насколько своевременной и грамотной будет неотложная помощь. Своевременно начатое лечение существенно уменьшает риск осложнений и позволяет свести к минимуму отдаленные последствия.
В первую очередь, необходимо вызвать скорую медицинскую помощь. Сделать это следует при первых же подозрениях на инфаркт, не дожидаясь, пока диагноз станет явным (точная диагностика невозможна без ЭКГ).
Хроническая сердечная недостаточность – это медленно прогрессирующее расстройство кровообращения, характеризующееся застоем в большом и малом круге и тканевым голоданием практически всех органов и систем.
Помощь, которую необходимо оказать человеку с сердечным приступом до приезда врачей:
- больного усадить в удобную позу, при потере сознания уложить на правый бок, приподнять голову над уровнем тела;
- стесняющую одежду (ремень, воротник, галстук, пояс) расстегнуть, ослабить или снять, открыть окна в помещении;
- в качестве неотложной терапии можно использовать препарат, который больной обычно использует для снижения давления. Также можно дать ему таблетку Нитроглицерина – несмотря на то, что снять приступ он не сможет, он будет способствовать уменьшению ишемии;
- постоянно находиться рядом с пациентом. При прекращении дыхания и остановке сердца немедленно приступать к непрямому массажу сердца.
Период, когда медицинская помощь особенно важна и максимально эффективна – первые два часа после приступа. Крайне желательно, чтобы в течение этого времени пациент был доставлен в клинику.
В стационаре назначается терапия, направленная на профилактику тромбообразования и кардиогенного шока, улучшение трофики сердечной мышцы, поддержание жизненных функций.
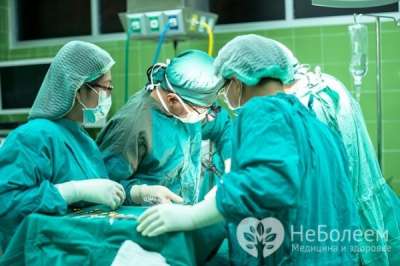 Необходимость восстановления кровоснабжения сердечной мышцы может потребовать хирургического вмешательства
Необходимость восстановления кровоснабжения сердечной мышцы может потребовать хирургического вмешательства
В некоторых случаях лечение инфаркта проводится хирургическим способом. Таким образом устраняется блокирование сосуда и восстанавливается кровообращение в сердечной мышце. Это позволяет снизить риск возможного рецидива на 70%.
В предотвращении поздних осложнений важную роль играет реабилитация больного. Реабилитационные мероприятия направлены на стабилизацию артериального давления, дыхания, частоты пульса, восстановление нормальных жизненных функций, мышечного тонуса двигательной активности. Не меньшее значение имеет психологическая реабилитация и адаптация. Успешность восстановления и выздоровления зависит от того, насколько тщательно пациент будет выполнять данные ему клинические рекомендации.
Видео
Предлагаем к просмотру видеоролик по теме статьи.

Анна Козлова
Об авторе
Образование: Ростовский государственный медицинский университет, специальность "Лечебное дело".
