Содержание статьи:
- Причины развития болезни
- Симптомы тонзиллита у детей
- Диагностика
- Лечение тонзиллита у детей
- Осложнения
- Профилактика
- Видео
Тонзиллит у детей – широко распространенная инфекция верхних дыхательных путей. При этом тенденция к снижению количества осложнений не наблюдается. Поэтому назначение адекватной терапии – одна из важных задач отоларингологии.
 При тонзиллите требуется назначение своевременной адекватной терапии
При тонзиллите требуется назначение своевременной адекватной терапии
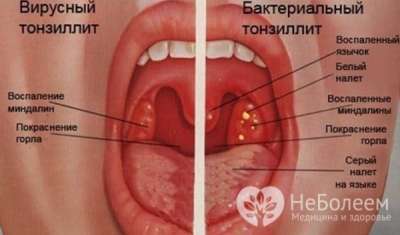
Тонзиллит может протекать в острой и хронической форме. В процесс обычно вовлекаются не только небные миндалины, воспаление может распространяться на глоточную, язычную миндалины и гортань. Вирусный тонзиллит чаще отмечается у детей до 3 лет, после 5 лет увеличивается число бактериальных форм заражения.
 Основные возбудители болезни у детей – вирусы и бактерии
Основные возбудители болезни у детей – вирусы и бактерии
Своевременное лечение острого тонзиллита предупреждает появление хронического процесса и осложнений со стороны сердца, легких, почек, суставов.
Важную роль в диагностике и лечении заболеваний глотки и, в частности, небных миндалин играет знание возрастных особенностей у детей. На первом году жизни начинается активное развитие лимфоидного кольца. Оно состоит из глоточной, двух трубных, двух небных и язычной миндалины, а также лимфоидной ткани задней стенки глотки.
Развитие фолликулов в миндалинах завершается к концу первого года жизни, но возможно и раньше, так как организм сразу после рождения подвергается действию бактерий и токсичных веществ окружающей среды.
Небные миндалины достигают полного развития в 3 года. У детей раннего возраста узкие ходы отдельных лакун заканчиваются расширениями, что способствует возникновению воспалительного процесса.
В лакунах застаиваются белковые массы, слизь, колонии микроорганизмов и вызывают раздражение слизистой оболочки, способствуя обострению и распространению воспалительного процесса на паренхиму и капсулу миндалин.
Миндалины достигают наибольшей величины к 5–7 годам. Лимфоидная ткань становится гипертрофированной в связи с интенсивным формированием активного иммунитета и иммунобиологической перестройкой организма при обезвреживании инфекционно-токсических агентов, проникших в миндалины.
После 10 лет начинается возрастная инволюция лимфоидной ткани с частичной заменой на фиброзную, соединительнотканную. Размеры миндалин постепенно уменьшаются, и к 16 годам сохраняются их небольшие остатки.
Причины развития болезни
Чаще всего острый тонзиллит вызывается вирусной инфекцией. Ведущую роль занимают респираторные вирусы, аденовирус, вирус Эпштейна – Барр, энтеровирусы. У детей до 30% случаев острый тонзиллит вызывает пиогенный стрептококк, или бета-гемолитический стрептококк группы А. Реже этиологическим агентом выступают стафилококки, пневмококки или грибковая инфекция.
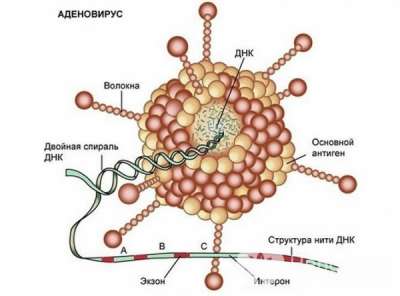 К развитию острого тонзиллита чаще всего приводят вирусы, в частности аденовирус
К развитию острого тонзиллита чаще всего приводят вирусы, в частности аденовирус
Пути проникновения инфекции в миндалины:
- воздушно-капельный (вместе с вдыхаемым воздухом);
- энтеральный (например, с молочными продуктами);
- травматический (после травм или операций на задних отделах полости носа и носоглотке);
- эндогенный: в результате активации микрофлоры лакун миндалин у больных хроническим тонзиллитом, при гнойном синусите, наличии кариозных зубов, на фоне воспалительных заболеваний полости рта или гастроэнтерита.
Инфекция, проникая в миндалины, вызывает острый воспалительный процесс, сопровождающийся отеком тканей, лимфостазом и полнокровием. Возможен тромбоз сосудов с появлением микроабсцессов.
При хроническом тонзиллите снижается общая иммунная реактивность организма. Возникновение хронического воспаления обусловлено нарушениями биологических процессов в небных миндалинах. Этому способствуют:
- глубокие, узкие и густо ветвящиеся лакуны миндалин;
- щелевидные ходы, пронизывающие всю толщу небной миндалины;
- затрудненный дренаж из глубоких отделов лакун;
- рубцовые изменения кровеносных и лимфатических сосудов после острых воспалительных процессов;
- реактивность фолликулов;
- состояние рецепторного аппарата;
- большая всасывающая поверхность лакунарного эпителия.
При вирусном поражении антибиотикотерапия не проводится. В этом случае врач подбирает противовирусные и иммуностимулирующие препараты.
В лакунах застаиваются белковые массы, слизь, колонии микроорганизмов и вызывают раздражение слизистой оболочки, способствуя обострению и распространению воспалительного процесса на паренхиму и капсулу миндалин.
В развитии хронического тонзиллита вирусы не являются причиной воспалительных изменений, но, вызывая нарушения кровообращения и лимфообращения, они создают условия для размножения бактерий и появления рецидивирующего течения заболевания.
Существует связь миндалин с эндокринной системой: при ангине повышается секреция кортикостероидов, а при хроническом тонзиллите функция коры надпочечников понижена.
 В группе риска по развитию хронического тонзиллита находятся дети с аллергией
В группе риска по развитию хронического тонзиллита находятся дети с аллергией
Хронический тонзиллит чаще возникает у детей с аллергией, рахитом, экссудативным диатезом, хроническими ринитами, синуситами.
Патогенная флора на определенном этапе может стать триггерным фактором развития аутоиммунных процессов.
Симптомы тонзиллита у детей
Выраженность симптомов тонзиллита определяется формой болезни, его длительностью, общим состоянием организма и может варьировать в зависимости от возраста ребенка.
 При тонзиллите возможно увеличение регионарных лимфатических узлов
При тонзиллите возможно увеличение регионарных лимфатических узлов
Признаки тонзиллита у детей:
- болевые ощущения в горле;
- боли или дискомфорт при глотании;
- повышение температуры тела;
- головная боль;
- повышенное слюноотделение;
- боль в мышцах и суставах;
- увеличение и болезненность регионарных лимфатических узлов;
- раздражительность, плаксивость, апатия.
При наличии выраженного воспалительного процесса возможно появление гнусавости, затруднение дыхания, иррадиация болей при глотании в ухо и временное понижение слуха.
При хроническом тонзиллите появляется гнилостный запах изо рта, сухой кашель, недомогание, бедность кожных покровов, снижение аппетита, повышенная утомляемость.
Читайте также:
5 способов снизить температуру без лекарств
6 правил приема антибиотиков
Головная боль: причины возникновения и способы борьбы
Диагностика
Основные методы диагностики тонзиллита включают:
- осмотр оториноларинголога или педиатра;
- фарингоскопия;
- клинический анализ крови;
- общий анализ мочи;
- бактериологический посев с миндалин на патологическую флору и чувствительность к антибиотикам.
По показаниям врач может направить на рентгенологическое исследование грудной клетки, ЭКГ (электрокардиографию), ультразвуковое исследование сердца. При хроническом тонзиллите дополнительно может потребоваться консультация кардиолога, ревматолога, нефролога, невропатолога, инфекциониста, стоматолога.
При фарингоскопии определяется:
- гиперемия, увеличение и отек миндалин, передних и задних дужек, частично мягкого неба;
- разрыхленная поверхность миндалин;
- островчатые или сплошные налеты на миндалинах белого, грязно-белого или желтого цвета;
- казеозно-гнойные пробки в лакунах.
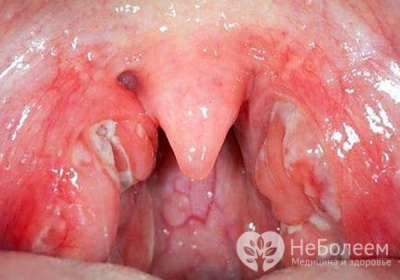 Для постановки диагноза проводится фарингоскопия
Для постановки диагноза проводится фарингоскопия
По видео и фото горла, сделанным во время фарингоскопии, наглядно видны границы патологического процесса. При компенсированной форме заболевания воспаление ограничено в пределах небных миндалин. Чем младше ребенок, тем ярче проявляются симптомы.
При хроническом тонзиллите возможны рубцовые изменения миндалин, из-за чего их поверхность становится неровной, бугристой. Они могут гипертрофироваться или атрофироваться.
 В большинстве случаев у детей с хроническим тонзиллитом обнаруживают С-реактивный белок
В большинстве случаев у детей с хроническим тонзиллитом обнаруживают С-реактивный белок
Картина крови отражает изменения, характерные для острого воспаления: лейкоцитоз, увеличение СОЭ (скорости оседания эритроцитов), увеличение количества нейтрофилов (при бактериальном поражении) или лимфоцитов (при вирусной этиологии болезни). При хроническом тонзиллите в 60% случаев обнаруживается С-реактивный белок.
В общем анализе мочи возможно появление следов белка.
Бактериологический посев выявляет тип возбудителя и его чувствительность к антибактериальным препаратам.
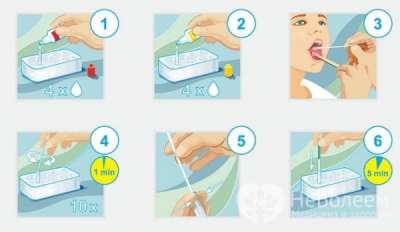 При подозрении на бета-гемолитический стрептококк группы А проводится экспресс-тест
При подозрении на бета-гемолитический стрептококк группы А проводится экспресс-тест
Для диагностики наличия бета-гемолитического стрептококка группы А назначают экспресс-тест. Он проводится в течение 5 минут и помогает не пропустить стрептококковую ангину на ранних стадиях. Таким образом, тест позволяет избежать осложнений, связанных с поздней диагностикой и терапией данной формы тонзиллита.
Лечение тонзиллита у детей
Как лечить тонзиллит у ребенка, решает педиатр или ЛОР-врач.
Показан постельный режим, обильное питье. Пища должна быть легкоусвояемой, щадящей, богатой витаминами, в основном – молочно-растительной.
 В период терапии рекомендуется отдавать предпочтение молочно-растительной диете
В период терапии рекомендуется отдавать предпочтение молочно-растительной диете
При подозрении, а также при подтверждении бактериальной формы ангины назначаются антибиотики широкого спектра действия:
- пенициллины (Амоксициллин);
- цефалоспорины (Цефалексин);
- макролиды (Джозамицин).
Препаратами выбора для лечения стрептококкового тонзиллита являются Амоксициллин или Феноксиметилпенициллин. Антибиотик должен назначаться только специалистом.
При вирусном поражении антибиотикотерапия не проводится. В этом случае врач подбирает противовирусные и иммуностимулирующие препараты.
 Мирамистин – один из часто назначаемых местных препаратов
Мирамистин – один из часто назначаемых местных препаратов
Важная роль отводится местной терапии. Назначаются теплые полоскания горла средствами с антимикробным или антисептическим эффектом:
- раствор фурацилина;
- слабый раствор перманганата калия;
- раствор Хлоргексидина или Мирамистина;
- раствор гидрокарбоната натрия;
- отвар шалфея, календулы, ромашки;
- растворы с морской солью.
Область миндалин и глотки смазывают Протарголом, раствором Люголя.
Также назначаются ингаляции раствором Кромогексала, Тонзилгона Н, Мирамистина. Положительные отзывы подтверждают, что максимальный терапевтический эффект эти средства оказывают при использовании небулайзера, который превращает раствор в аэрозоль.
При высокой температуре (от 38–38,5 °С) показаны нестероидные противовоспалительные препараты (Нурофен, Парацетамол). Выраженная интоксикация в сочетании с высокой лихорадкой могут спровоцировать появление судорог, рвоты и потери сознания, особенно у новорожденных и грудных детей.
 Для восполнения водного баланса можно использовать отвар шиповника
Для восполнения водного баланса можно использовать отвар шиповника
По совету доктора Е. О. Комаровского, очень важно восполнять водный баланс. В домашних условиях рекомендуется частое питье небольшими глотками. Для этого подходит минеральная вода, чай с малиной, лимоном и/или медом, отвар шиповника, фруктовые соки. В условиях стационара объемы теряемой с температурой жидкости восполняют внутривенными вливаниями.
При хроническом тонзиллите применяют физиотерапевтические методы лечения, которые оказывают стимулирующее действие на организм. Часто используются:
- УВЧ (ультравысокочастотная терапия);
- воздействие гелий-неоновым лазером;
- ультрафиолетовое облучение миндалин;
- электрофорез хлорида кальция;
- ультрафонофорез интерферона, экстракта алоэ;
- грязелечение.
Выраженная интоксикация в сочетании с высокой лихорадкой могут спровоцировать появление судорог, рвоты и потери сознания, особенно у новорожденных и грудных детей.
При рецидивирующем течении заболевания миндалины подлежат удалению.
Осложнения
В тяжелых случаях могут развиться осложнения:
- паратонзиллярный и парафарингеальный абсцессы;
- острое воспаление среднего уха;
- ларингит;
- отек гортани;
- флегмона шеи;
- медиастинит;
- эндокардит;
- ревмокардит;
- суставной ревматизм;
- системная красная волчанка;
- пиелонефрит;
- диффузный гломерулонефрит;
- дисфункция коры надпочечников;
- сепсис.
Профилактика
Профилактика тонзиллита включает:
- санация полости рта;
- восстановление нормального носового дыхания при патологии носа и придаточных пазух;
- повышение общей сопротивляемости организма;
- частое мытье рук.
 Одно из эффективных профилактических мероприятий развития тонзиллита – соблюдение гигиены рук
Одно из эффективных профилактических мероприятий развития тонзиллита – соблюдение гигиены рук
Необходимо своевременно выявлять и лечить острые и хронические инфекционные заболевания верхних и нижних дыхательных путей.
Для того чтобы не допустить развития серьезных осложнений, при появлении у детей болей в горле необходимо обратиться к врачу и соблюдать все назначенные им клинические рекомендации.
Видео
Предлагаем к просмотру видеоролик по теме статьи.

Алина Ервасова
Об авторе
Образование: Первый Московский Государственный Медицинский Университет им. И.М. Сеченова.
Опыт работы: 4 года работы в частной практике.
